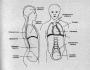
Наклон головы в сторону. Снятие боли. Болит шея, больно повернуть голову: что делать? Наклоны головы в правую и левую сторону
Затекания в области шеи наступают, в первую очередь, после длительных, односторонних нагрузок, без достаточных пауз для самовосстановления, например, после многочасовой компьютерной работы, как это часто случается в офисе. При преимущественно сидячем положении мышцы затылка утомляются быстро.
Боль в затылке возникает в большинстве случаев постепенно. Во время продолжительной работы за письменным столом голова находится далеко не в идеальном положении. Отдыхать шейному отделу позвоночника почти не приходится, он все время вытянут вперед под углом вниз. В такой позиции мышцы затылка утомляются достаточно быстро и затекают. Контролируйте их самочувствие. Не сгибайте спину, не сутульте плечи, не опускайте голову и не задирайте ее вверх.
Вращение головой . Сядьте на стул. Правая рука висит свободно вдоль тела. Ладонь левой руки покоится на левой стороне затылка, кончики пальцев лежат с легким нажимом на стволе шейного позвонка. Локти смотрят вперед. Отклоните теперь голову, по возможности, максимально далеко влево. Руки и плечи остаются в этой основной позиции. Попробуйте рукой почувствовать движение позвонков в верхней части затылка и удерживайте эту позицию примерно от 10 до 15 секунд.
Обращайте внимание на то, чтобы не сжиматься судорожно в верхнем плечевом поясе и не подтягивать плечи наверх в направлении ушей. Отведите голову медленно назад, а руки снова опустите вниз. Расслабьте руки и плечи. Продолжительность паузы - десять секунд. Повторите упражнение с другой стороной корпуса. Ладонь правой руки расположите на правой стороне затылка, голова склоняется вправо. Повторите упражнение по пять раз для каждой половины тела.
- Вариации – голову наклоняют сначала к левой стороне без возложения ладони на затылок. Руки свободно свисают вдоль тела. Совершив наклон, поворачиваете подбородок вниз к плечу и прокручиваете головой полукруг сначала к правому плечу, затем снова возвращаете подбородок к левому. Во время выполнения упражнения мышцы должны быть максимально расслаблены. Важно контролировать плечи, не позволяя им тянуться в направлении ушей.
Поцелуй в плечо : поверните голову к левой стороне туловища, руки свободно свисают вдоль бедер, подбородок выпрямлен. Медленно коснитесь плеча кончиком подбородка. Обращайте внимание на то, чтобы не тянуть плечи наверх и судорожно не сжиматься в плечевом поясе. Приподнимите голову, медленно поверните ее вправо и вновь дотроньтесь подбородком другого плеча.
Наклоны головы . Присядьте в расслабленном состоянии на вашем рабочем месте, ноги на ширине плеч, ступни параллельны друг другу и плотно прижаты к полу, руки лежат свободно на бедрах. Плечи и затылок расслаблены. Держите голову прямо. Наклоните голову в левую сторону, при этом левое ухо должно двигаться в направлении левого плеча. Важно, чтобы вы пытались приближаться головой к плечу, а не наоборот.
Наклоны головы совершайте так глубоко, насколько будете пребывать в комфортном состоянии. Время фиксации положения тела примерно 10 секунд, затем возвращаетесь в начальную позицию. Обращайте внимание на то, что верхний плечевой пояс остается расслабленным. Не подтягивайте плечи вверх. Держите позвоночник на всем протяжении грудной клетки выпрямленным. Только верхняя область шейных позвонков слегка наклонена вперед. Взгляд устремлен вперед. Повторите упражнение для другой половины корпуса. Правое ухо тянется к правому плечу настолько далеко, насколько вы можете это себе позволить, избегая отрицательных ощущений. Повторите упражнение по пять раз для каждой стороны тела.
Разминка затылка : сядьте прямо на свой офисный стул, обе руки висят свободно вдоль тела. Затем возьмите и удерживайте правой кистью сиденье кресла с левой стороны таким образом, чтобы правое плечо и предплечье пересекали бедра под прямым углом. Голову наклоните налево так, чтобы ухо коснулось плеча. Однако совершать ею вращательные движения не следует. Подтяните теперь правую сторону верхней части туловища вертикально вверх. Побудьте в таком положении некоторое время и затем снова расслабьтесь. В фазе разрядки склоните верхнюю часть туловища влево, в противоположную сторону от придерживающей руки. Вы отчетливо ощутите медленное движение жизненной энергии от плеча к области затылка. Повторите упражнение по пять раз на каждой стороне тела.
Вытягивание затылка : сядьте на стул прямо, ступни установлены на ширине плеч, параллельно друг другу, плотно опираются о землю. Согните руки и заведите ладони за голову. Пальцы лежат у основания черепа по обе стороны шейного позвонка. Локти направлены вперед. Надавите теперь ладонями на голову, наклоните ее немного вперед, оказывая мягкое сопротивление. Останьтесь на несколько дыхательных циклов в этой позиции и возвратитесь затем в исходное положение. Сделайте паузу, расслабьте руки и мышцы затылка, повторите упражнение четыре раза.
Если сквозняк оказывает влияние на кожу, входя с ней в непосредственный контакт, пораженные места подвергаются переохлаждению. Кровеносные сосуды на поверхности кожи сужаются, кровоснабжение становится недостаточным, нервные окончания перевозбуждаются. Раздражение холодом также сокращает мышцы. Последствием являются боли в затылке и плечах. Не забывайте про упражнение «наклоны головы», если вы подвержены влиянию сквозняков.
Вы можете усилить нагрузку в то время, когда висящая свободно вдоль тела рука начинает мягко двигаться в противоположную от расположения головы сторону другой руки в направлении пола. Все тренировки по расслаблению затылка и укреплению плеч будут еще эффективнее, если вы выполните перед этим упражнения на расслабление мышц. Повращайте, например, медленно плечами вперед и затем обратно.
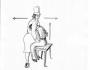
Сядьте, согните левую ногу назад, а правую вперед и близко к телу. Поверните все туловище направо и обопритесь на правую руку. Немного увеличьте поворот направо и сдвиньте руку еще немного направо, так, чтобы поворот создавал лишь небольшое напряжение. Положите левую руку на макушку, чтобы она помогала голове наклоняться направо и налево так, чтобы правое ухо приближалось к правому плечу, потом левое ухо – к левому плечу. Будьте внимательны, не поворачивайте голову, вместо того чтобы наклонять ее; нос должен смотреть в первоначальном на правлении, даже когда правое ухо приближается к правому плечу, а потом левое ухо – к левому плечу.
Затем перемените положение ног в другую сторону, поверните тело налево и обопритесь на левую руку. Повторите наклоны головы, помогая правой рукой, лежащей на макушке. Вы сможете наклонять голову дальше направо и налево, если поможете движением позвоночника, который будет сгибаться налево, когда голова нагибается направо, и наоборот.
Раскачивание туловища сидя
Сядьте на пол, передвиньте ступни направо. Раскачивайте туловище справа налево легкими движениями, постепенно увеличивая амплитуду. Пусть руки уносятся движением туловища, как это было в упражнении в положении стоя в начале урока. Дышите свободно, чтобы раскачивание стало легче.
После нескольких качаний измените движение головы и глаз относительно туловища и рук таким образом, чтобы голова и глаза двигались налево, а туловище двигалось направо, и наоборот.
Не останавливая движение, сделайте его опять однонаправленным, затем опять противоположным.
Продолжайте такие переменные движения, пока переход от одного к другому не станет плавным и легким. Выполните около двадцати пяти движений каждого вида, затем отдохните.
Повторите это упражнение, сев наоборот, повернув обе ноги налево. Отдохните.
Сядьте и посмотрите, как изменилось качество и угол поворотов по сравнению с началом урока.
Повороты туловища стоя, попеременно поднимая пятки
Встаньте, ноги примерно на ширине таза, поворачивайте руки и туловище справа налево, голова движется вместе с телом. Когда вы движетесь направо, дайте левой пятке подняться от пола, когда движетесь налево – правой. Убедитесь, что руки движутся свободно, продолжайте, сделайте двадцать пять‑тридцать поворотов. Когда движения головы станут плавными и приятными, измените их направление. Продолжайте поворачивать голову в направлении, противоположном движению туловища, пока это движение тоже е станет легким и плавным. Снова измените направление, есть двигайте голову вместе с плечами. Попробуйте менять правление движения головы, не останавливая движение туловища.
Пройдитесь и посмотрите, как изменились ваша поза, движение и дыхание.
Урок 11.Осознавание частей, находящихся вне сознания, с помощью средств, подвластных сознанию
У каждого человека в теле есть части, которые он полностью осознает, и части, с которыми он не вполне знаком. Например, почти каждый человек осознает губы и кончики пальцев лучше, чем затылок и подмышки. Полный и однородный образ себя, осознавание всех частей тела – ощущений, чувств и мыслей – это идеал, который до сих пор труднодостижим. В этом уроке предлагается техника пополнения образа себя с помощью сопоставления ощущений в частях тела, которые человек осознает, и тех, которые он не осознает. Этот опыт поможет осознать те части тела, которые не используются в обычных сознательных действиях.
Невозможность повернуть голову и ощущение скованности, боль и дискомфорт в районе шеи чаще всего появляется резко, но может развиваться и постепенно. Причем подвержены такой проблеме и взрослые, пожилые пациенты, и маленькие дети. Без квалифицированной диагностики сказать, почему возникает боль в шее при повороте головы, и что делать в подобной ситуации сложно. Но каждому необходимо знать, как облегчить состояние больного, и в каких случаях нужна неотложная помощь.
Из-за чего появляется боль
Самые распространенные причины дискомфорта в области шеи – это остеоартроз, остеохондроз или миозит. Но появление боли при повороте головы может быть спровоцировано разными факторами, в том числе:
Ряд причин негативной симптоматики представляют угрозу для жизни человека. Чтобы исключить неблагоприятный исход, если невозможно повернуть в сторону шею, необходимо обратиться к профильному врачу, чаще к неврологу, травматологу, который сможет оценить степень опасности проблемы.
Первая и скорая помощь
Чтобы исключить нежелательные последствия и облегчить состояние больного, нужно знать, что делать, когда болит шея при поворотах.
Прежде всего, необходимо обеспечить человеку полный покой. Желательно принять горизонтальное положение. Когда больной не может повернуть шею из-за сильной боли, его укладывают на живот. Можно лечь на твердую поверхность на спину, используя специальный валик, ортопедическую подушку.
При подозрениях на травму шею фиксируют корсетом. Можно сделать шину из картона, ваты и бинта.
Уменьшить болевые ощущения помогут спазмолитики типа Но-Шпы или нестероидные препараты Диклофенака, Ибупрофена. Проводить разогревающие процедуры, массаж без постановки диагноза противопоказано. Если состояние не улучшается на протяжении 5 суток, необходимо обратиться за консультацией к профильному медицинскому специалисту.
Неотложная помощь при неприятных ощущениях в шее требуется при:
- явных механических повреждениях;
- наличии высокой температуры, рвоты, сильного головокружения, высокого давления;
- если на фоне проблем с поворотом шеи наблюдается отсутствие или резкое ухудшение слуха, зрения, речи;
- когда невозможно повернуть шею ни влево, ни вправо, а наклон вызывает пронзительную боль, что может свидетельствовать о менингите.
Важно! При появлении болей в шее у детей консультация врача или неотложная помощь требуется, независимо от наличия сопутствующей симптоматики.
Основные причины и как лечить боль в шее при повороте головы
Подобрать эффективные методы лечения специалист сможет только после сбора анамнеза и проведения ряда тестов, обследований. Поставить диагноз поможет информация о ситуации, предшествовавшей неприятным ощущениям.
Нередко достаточно сделать резко поворот головой и шея начинает болеть. Или же скованность появляется после сна, пребывания на сквозняке. Возможно развитие неприятных ощущений на фоне хронических заболеваний позвоночника или воспалительных патологий. Нередко проблема возникает вследствие прямого или косвенного удара в быту, в аварии, на производстве. В каждой ситуации врач для восстановления движения шеи предложит актуальную тактику лечения.
Рассмотрим основные причины патологии, и что делать, если больно поворачивать голову и сильно болит шея.
Видео
Видео — боли при поворотах головой
Остеохондроз
Боль в шее с правой стороны при повороте на протяжении длительного времени может свидетельствовать о наличии остеохондроза. Заболевание относится к прогрессирующим хроническим патологиям, для которых свойственно периодически рецидивировать. Боль в шее с правой или левой стороны и невозможность повернуть голову причины имеет спазматического и воспалительного происхождения.
Поэтому при выборе, чем лечить боль в шее слева или справа при повороте головы, останавливаются на симптоматической терапии, способной избавить пациента от болевого синдрома, мышечных спазмов. Пациентам рекомендовано применение:
- анальгетиков для уменьшения болей;
- нестероидных средств внутренне и/или наружно, чтобы убрать боль, отечность и воспаление;
- миорелаксанты для устранения мышечных спазмов.
После устранения острой симптоматики можно продолжать лечение массажем и гимнастикой, тепловыми и физио процедурами.
Хлыстовая травма
При резких движениях головой вперед с резким разгибанием назад происходит хлыстовая травма, после которой поворачивать шею в правую или в левую сторону невероятно больно.
Получив легкую травму, человек может ощутить, что свело шею и не повернуть голову лишь спустя определенное время. При тяжелой травме резкая боль в шее появляется моментально.
В таких ситуациях важно правильно оказать первую помощь – обездвижить шейный отдел позвоночника при помощи наложения шейного корсета, шины, и незамедлительно доставить больного в травмпункт.
Лечение заключается в ношении ортопедического воротника и приеме обезболивающих лекарств, которые подбираются в зависимости от выраженности болевого синдрома. В дальнейшем предусмотрены физиопроцедуры, ЛФК, массаж или мануальная терапия.
Некоторым пациентам требуется психотерапия для предотвращения постхлытового синдрома.
При повреждении открытого типа, когда существует риск сдавливания спинного мозга, прибегают к хирургическому вмешательству.
Синдром лестничной мышцы
Синдром развивается на фоне воспаления или спазмирования мышц, расположенных в реберно-ключичном промежутке, что вызывает нейрогенную и/или сосудистую симптоматику. Больные жалуются, что в шею вступило, и не могут повернуть голову, что делать в такие периоды нежелательно. Боль и онемение распространяется также на плечо, руку, наблюдается онемение, слабость, тяжесть конечности.
Острую симптоматику убирают:
- нестероидными препаратами типа Ибупрофена, Аспирина, Напроксена, Мовалиса, Целекоксиба;
- миорелаксантами Метокарбамолом, Тизанидином;
- препаратами, которые снижают передачу болевых импульсов, Сертралином, Пароксетином.
При нестерпимых болях могут применять опиоидные анальгетики, стероидные средства.
В период реабилитации проводится мануальная терапия, иглоукалывание, массаж, лечебная гимнастика.
Шейный спондилез
Развивается патология долго на фоне разрушения межпозвонковых дисков и окостенения связок спереди, разрастания костной ткани. Когда присоединяется спондилоартроз, пациенту больно поворачивать шею в левую сторону или в правую, в зависимости от расположения отростков. Ограничивается подвижность, боль может распространяться в затылок.

Если болит шея с левой стороны и не повернуть голову, причины кроются в передавливании нервных корешков и сосудов остеофитами. Компрессия может стать причиной ухудшения слуха, зрения, появления головных болей.
Из медикаментозных средств назначают:
- миорелаксанты;
- НВПС;
- хондропротекторы.
Возможно проведение паравертебральной блокады при острых болях.
Допускается щадящий массаж, мануальная терапия. При неэффективности консервативной терапии и прогрессе неврологических симптомов требуется операция.
Боли у ребёнка
Болевой синдром у ребенка может быть вызван кривошеей спастического типа. В таких случаях требуется консультация ортопеда, который назначит ношение шейного корсета, специальные упражнения.
Чаще всего боль в области шеи у детей связан с лимфаденитом шейных узлов, который развивается как осложнение простудных заболеваний.
Такие компрессы и растирки работают, благодаря согревающим свойствам.
Профилактика
Чтобы предотвратить развитие миозита или рецидивы хронических заболеваний, связанных с болями различной этиологии при повороте шеи необходимо:
- регулярно делать гимнастику для шеи;
- избегать продолжительного пребывания в статическом положении;
- спать на ортопедической подушке;
- следить за своей осанкой;
- избегать переохлаждений и сквозняков;
- не поднимать тяжести.
Осложнения и последствия
Самолечение заболеваний позвоночного столба может привести к непредсказуемым последствиям, вплоть до паралича и инвалидности. Большинство патологических проявлений, связанных с болью при повороте шеи имеют прогрессирующий характер. Поэтому улучшение после домашнего лечения может быть временным, а невылеченное заболевание будет прогрессировать.
Намного хуже складывается ситуация, когда боль в шее списывают на банальные причины, а на самом деле этиология связана с повреждением позвоночника, спинного мозга, воспалением мозговых оболочек. В таких случаях от правильной тактики лечения зависит жизнь пациента.
Поэтому относиться к болям в шее, как к проходящему явлению, безответственно. Только правильная диагностика и правильно подобранное лечение могут предотвратить негативные последствия и предупредить осложнения.
Продолжаем цикл публикаций о врождённых патологиях у новорождённых. В данной статье мы расскажем как отличить мышечный тонус от кривошеи.
Врождённая мышечная кривошея (ВМК) одно из самых распространенных заболеваний новорождённых и занимает 2—3 место после врожденного вывиха бедра и врожденной косолапости. Данный диагноз часто ставится специалистами, но иногда он не подтверждается. Возможно, у малыша мышечный тонус. Постараемся разобраться, чем отличаются эти диагнозы и что делать родителям в каждом случае.
Основной причиной ВМК принято считать врожденное недоразвитие грудино-ключично-сосцевидных мышцы, травму её во время родов, а также родовую травму шейного отдела позвоночника. Грудино-ключично-сосцевидная мышца парная, расположена на боковой поверхности шеи. При сокращении правой мышцы голова наклоняется вправо, а лицо поворачивается влево; при сокращении левой - наоборот. Если одновременно сокращаются обе мышцы, то голова запрокидывается назад и несколько выдвигается.
Таким образом, при ВМК голова наклонена в сторону пораженной мышцы и повернута в противоположную сторону с одновременным отклонением назад. Надплечье и лопатка при выраженной кривошее на стороне поражения выше, затылок со здоровой стороны нередко скошен. К вторичным изменениям при ВМК относится асимметрия лица. При средней и тяжелой степенях ВМК (II—III) может отмечаться отставание ребенка в психомоторном развитии. С ростом детей, перенесших ВМК, отмечаются сглаженность шейного лордоза, формирование патологического кифоза, отставание в росте тел позвонков за счет травмы ростковых зон, явления остеохондроза.
Если вы не обнаружили вышеперечисленных признаков ВМК, но малыш любит держать голову в одну сторону, спать на одном боку то, скорее всего, присутствует мышечный тонус. Понаблюдайте за вашим малышом, и вы заметите, что движения ребёнка случайные и беспорядочные, он не в состоянии поднять голову и удержать её в вертикальном положении. Руки и ноги согнуты во всех суставах и прижаты к телу, кулачки сжаты. Это объясняется тем, что до 3-месячного возраста тонус мышц- сгибателей рук и ног повышен (так называемый физиологический тонус). Но тонус бывает разным. Различают гипертонус (повышенный тонус мышц) и гипотонус (пониженный тонус).
Мы рассмотрели основные признаки заболеваний. Теперь поговорим об их лечении.
Лечение ВМК
начинается рано, с 2-3 недельного возраста, и обязательно включает лечение положением (укладки), массаж и лечебную физкультуру.
При лечении положением ребёнок должен лежать на полужёстком матрасе, лучше без подушки. Вместо подушки под голову кладут сложенную в несколько раз пелёнку. Очень важно, чтобы свет, игрушки, общение с взрослым были со стороны поражённой мышцы.
Можно укладывать ребёнка в корригирующее положение с помощью кольца, обёрнутого в ткань и положенного под затылок, а также неполных мешочков с песком (солью, крупой), которые помещают на постели с обеих сторон головы или со стороны кривошеи (над надплечиями). Процедура проводится 2—3 раза по 1,5—2 ч. в день. Поскольку новорожденные дети и дети грудного возраста большую часть времени лежат или спят, это средство легко и эффективно в применении.
Обязательным условием лечения положением является правильное положение всего туловища: оно должно быть симметричным, прямым по отношению к голове. Для этого можно положить мешочки или «скатки» из одеяла от подмышек до колен ребёнка. Первое время вы должны наблюдать за малышом. Частые срыгивания исключают предлагаемую укладку.
Ребёнка надо чаще укладывать набок. Если ребёнок спит на стороне кривошеи, то под голову кладётся высокая подушка, если он лежит на здоровой стороне, то подушка не используется совсем. Очень важно правильно носить ребёнка на руках :
1. Взяв на руки ребёнка в вертикальном положении, прижмите его грудью к себе, ваши плечи и плечи малыша должны находиться на одном уровне. Поверните малыша в больную сторону, фиксируя это положение своей щекой.
2. Взяв малыша в вертикальном положении спиной к себе, своей щекой поверните его головку в больную сторону и слегка наклоните её в здоровую.
3. Носите ребёнка на «больном» боку лицом или спиной к себе. В это время поддерживайте его головку, приподнимая её в здоровую сторону.
Мышечная кривошея может развиться (и часто встречается) у детей с нарушением мышечного тонуса (ассиметрией) или при постоянном одностороннем положении в кроватке. Чтобы этого избежать, необходимо часто перекладывать малыша, подходить к нему с разных сторон.
С самого начала лечения ВМК массаж занимает ведущее место, проводится на фоне общеукрепляющего комплекса, соответствующего возрасту и развитию ребёнка. Массаж назначает врач, и проводить его должен квалифицированный специалист. После первого курса массажа, проведённого опытным специалистом, повторные курсы могут проводить родители, внимательно наблюдающие и обученные массажистом.
Курс ЛФК составляет 15—20 занятий, которые проводятся ежедневно или через день с перерывом между курсами в 1—1,5 месяца (в это время основными упражнениями занимаются родители). До года ребенок должён получить 3—4 курса комплексной терапии и еще 2—3 курса до 7-летнего возраста. Кроме того, ежедневно до 2 лет родители должны заниматься с ребенком 3—4 раза в день по 5—15 мин.
С раннего возраста детям с кривошеей показаны занятия в бассейне при температуре воды 35—36 °С. Специальные упражнения в воде:
1. Руки методиста (или родителей) под затылком ребенка, лежащего на спине, подушечками больших пальцев выполняется поглаживание грудино-ключично-сосцевидной мышцы (шея ребенка в воде).
2. Плавное перемещение ребенка в том же положении за голову то в правую, то в левую сторону.
3. Круговое движение лежащего на воде ребенка за голову так, чтобы пораженная сторона была на наружной части круга.
4. Ребенок в чепчике лежит на спине, ножки опущены. Методист выполняет движение руками в стороны — вниз, осуществляя плавную коррекцию кривошеи, усиливая тягу со стороны повреждения.
5. Лежащего на животе ребенка поддерживают под подбородок, ведут по ширине бассейна. Другой рукой плавными пружинящими движениями приподнятое надплечье удерживают в воде.
При легких формах ВМК рекомендуется использовать ортопедические аппараты. При невозможности коррекции кривошеи массажем и ЛФК прибегают к операции. Выделяют пред- и послеоперационный периоды, на поликлиническом этапе реабилитации занятия продолжаются до 9—12 месяцев. Главная задача ЛФК — полное восстановление функции оперированной мышцы. С этой целью используются различные движения головой с сопротивлением и отягощением в различных положениях. Продолжается коррекция осанки (особенно в грудном отделе).
С тонусом мышц поможет справиться массаж. Это самый эффективный способ привести мышцы к нормальному состоянию, т.е. уравновесить тонус мышц сгибателей и разгибателей конечностей. Однако перед проведением процедур необходима консультация невролога, так как возможны случаи, когда использование только массажа недостаточно.
При массаже следует руководствоваться состоянием тонуса мышц. В частности, мышц разгибателей и сгибателей. На руке сгибатели расположены на её внутренней поверхности, на ноге - на задней поверхности. Массаж сгибателей должен понижать тонус. В этом случае применяются расслабляющие приемы массажа: поглаживание, легкое растирание и нежное разминание, вибрация, потряхивание. Массаж разгибателей направлен на повышение тонуса. Делается укрепляющий массаж: поглаживание, более энергичное растирание и разминание, стимулирующее пощипывание и ударные приемы.
Комплексы ежедневных занятий с малышом вы можете найти на нашем сайте. Занятия рекомендуют проводить по достижении малышом 2 месяцев, если нет других назначений врача. Перед началом занятий проконсультируйтесь у опытного массажиста о том, как делать массаж правильно. Ведь у занятий на уравновешивании тонуса мышц есть свои особенности. Например, при гипертонусе мышц-сгибателей конечностей можно использовать только те упражнения, которые связаны с разгибанием. На этом принципе основаны все активные (т.е. когда ребёнок совершает движения самостоятельно) упражнения. Что касается пассивных (совершаемых с помощью взрослого) движений конечностей, то до 3 месяцев они не могут иметь место, так как при наличии повышенного тонуса сгибателей выполнение этих движений связано с резким сопротивлением ребёнка и опасностью насилия над ним.
Главной целью массажа при показаниях мышечного тонуса является уравновешивание тонуса мышц сгибателей и разгибателей рук и ног. Количество сеансов и их продолжительность назначаются индивидуально.
Растите здоровыми!
Боль в шее при наклоне головы вперед, назад и в стороны называется цервикалгией и считается наиболее распространенным болевым синдромом среди всех известных. С ним в большей или меньшей степени сталкивалось более 10% населения планеты.
При появлении боли в шее не каждый врач способен сразу определить причину. Даже современная диагностика не всегда дает однозначный ответ на вопрос о факторах, которые привели к развитию синдрома. Сегодня основными состояниями, способными вызвать болезненные ощущения в области шейных позвонков, являются:
- Растяжение шейных мышц. Чаще всего появляется в результате постоянных нагрузок, оказываемых на область шеи вследствие неправильной осанки, недостатка сна или психологического напряжения. Ощущение болезненности в верхней части плечевого пояса и скованность способны держаться до 1,5 месяца.
- Спондилез шеи. Развивается вследствие дегенеративных изменений шейных позвонков и характеризуется появлением остеофитов - костных разрастаний по их краям. Остеофиты оказывают воздействие на окружающие их ткани. Патология может сопровождаться не только болью в шее, но и слабостью, онемением верхних конечностей, ограничением подвижности шеи и головными болями.
- Дискогенный болевой синдром. Вызывается нарушениями структуры одного или нескольких дисков позвоночного столба. Наиболее интенсивный синдром наблюдается при длительном нахождении головы в одном положении - при работе за компьютером или вождении автомобиля. Может сопровождаться иррадиацией в плечи или руки, скованностью мышц и мышечными спазмами.
- Подвывихи фасеточных суставов. Располагающиеся по краям межпозвонковых дисков суставы часто являются источником шейных и головных болей. К развитию патологии приводят хлыстовые травмы или деятельность, связанная с частым сгибанием и разгибанием шеи. Основным ссимптомом являются болезненные ощущения вдоль боковой поверхности шеи или в ее середине. Нередко они появляются в области лопатки, плеча, в руке или основании черепа.
- Болевой синдром в отдельно взятой мышце, или миофасциальный. Характеризуется наличием уплотнений, болезненных при надавливании на шею. Часто развивается вследствие травм, депрессий или психологического напряжения.
- Хлыстовая травма. К данным видам травм относятся повреждения шеи при ее резком переразгибании (движения вперед-назад) во время ДТП и других аналогичных ситуаций. Характеризуются сильной болью, снижением подвижности шеи и мышечными спазмами.
- Аномальная кальцификация. Результатом данного состояния в сухожилиях и связках шейного отдела позвоночника становится диффузный скелетный гиперостоз, влияющий на структуру тканей. Они уплотняются, что приводит к возникновению болевого синдрома, скованности и ограничению подвижности.
- Спондилогенная миелопатия. Возникает в результате дегенеративных изменений позвоночного столба, приводящих к сужению канала спинного мозга. Вследствие развития заболевания могут отмечаться неврологические нарушения, сопровождающиеся головными и шейными болями и другими проявлениями.
- Радикулопатия шеи. Возникает при раздражении нервных окончаний, находящихся в непосредственной близости от позвоночного столба, при протрузии (межпозвоночной грыже) или кистах позвоночника. Обычно боли в области шеи и головы сопровождают слабость, онемение и нарушение чувствительности в верхних конечностях.
Цервикалгия проявляется не только при наклоне головы назад, вперед и в стороны, но и в статичном положении шеи. Как правило, при движении болевой синдром усиливается.
В особо тяжелых случаях отмечается сильная и острая боль, сопровождающаяся нарушениями глотания, головокружениями и увеличением лимфоузлов.
Часто шейные боли возникают в комплексе с болевым синдромом в области лица, головы или плеч. Может возникнуть парестезия верхних конечностей, проявляющаяся покалыванием и онемением в плечевом поясе.
Как правило, сочетание шейной боли и данных симптомов указывает на защемление (компрессию) нервных корешков.
Локализация боли зависит от вида чувствительных волокон, располагающихся рядом с нервными окончаниями, которые подверглись защемлению: например, воздействие на корешки и волокна, отвечающие за чувствительность затылочной области, вызывает шейные боли, иррадиирущие в затылок.
Если шея болит вследствие болезни Бехтерева, болевой синдром будет распространяться на верхнюю область спины или поясницы, что обусловлено воспалительным процессом во всех частях позвоночного столба.

Методы лечения
В большинстве случаев цервикалгия лечится консервативно. Методы терапии включают:
- медикаментозное лечение - назначаются препараты Напроксен, Вольтарен, Ибупрофен, при наличии мышечных спазмов используются антидепрессанты или миорелаксанты;
- мануальную терапию, которая устраняет защемление нервных окончаний, ликвидирует дефекты положения фасеточных суставов;
- массаж - улучшает кровоснабжение мышц, снимает спазмы;
- иглорефлексотерапию - восстанавливает проводимость нервных волокон, снимает болезненность;
- лечебную гимнастику - восстанавливает мышечный корсет;
- физиотерапию - устраняет болевой синдром;
- инъекции в болевые точки - актуальны при сильных миофасциальных болях.
В ряде случаев назначается применение ортопедических изделий, в частности, шейных воротников, успешно справляющихся с выраженным болевым синдромом. Наиболее актуально ношение воротников для лечения радикулопатий и хлыстовых травм. Кроме того, рекомендуется использование ортопедических подушек, которые позволяют шее принимать правильное физиологическое положение во время сна.
Хирургическое вмешательство показано лишь в тех случаях, когда лечение оказалось неэффективным, или при наличии неврологической симптоматики (при грыжах дисков, миелопатии).